大脑海绵体畸形(CCMs)很常见,在MRI扫描中,每600名无神经症状的患者中就有一人出现,在医院MRI或尸检系列中,每200名患者中就有一人出现。CCMs可以是散发性的,也可以作为常染色体显性遗传。
CCM是指没有肌肉和弹性组织的血管,血管内排列的内皮细胞间没有紧密连接。CCMs容易出血,这导致在病理检查和MRI上有独特的诊断表现。在根据神经症状诊断为成人的CCMs中,四分之一是由于颅内出血而确诊的,另外四分之一是在近期无出血影像学证据的局灶性神经功能障碍后确诊的;其余患者表现为癫痫发作。基于医院的病例系列主要是回顾性观察,描述了CCMs未经治疗的临床过程,随访时间为1.9-5.2年。在这些研究中,首次颅内出血的年风险(范围0.4-0.6%)和复发颅内出血的年风险(3.8-22.9%)各不相同(图1)。脑干CCM患者与其他脑区CCM患者队列间接比较,似乎有更高的复发颅内出血的风险(21.0–60.2%;图1),尽管单个队列内部的比较尚未证实这一发现。关于女性性别是否与偶发性出血有关,或是否与颅内出血复发有关,研究结果并不一致。虽然脑干CCM复发性出血的病死率从0%到18%不等,但CCM的颅内出血倾向于脑内低容量出血。关于颅内出血或非出血性局灶性神经功能缺损对幸存者功能预后的影响,目前还知之甚少。
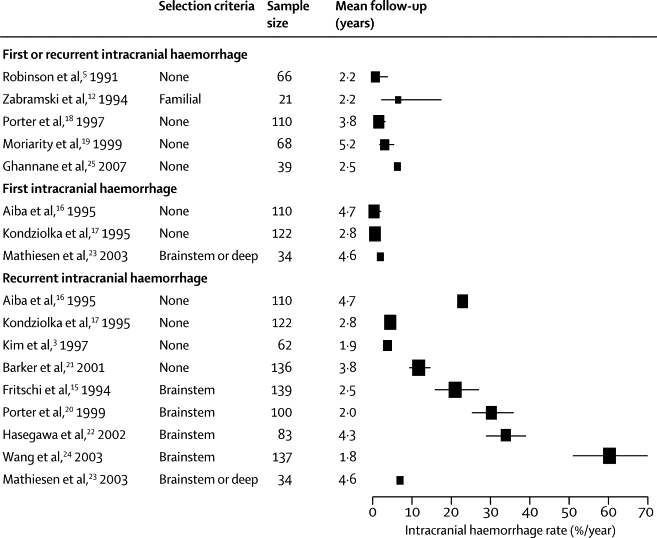
图1:对超过20名患有脑海绵状血管瘤的参与者进行的未治疗临床病程研究中的随访期间出现症状性颅内出血的风险
脑干海绵状血管瘤是需要重点关注的位置
CCM的位置分为脑干(在中脑、脑桥或髓质)、小脑、深部(丘脑或基底节)或叶(在大脑半球的皮质或皮质下区域)。我们将位置分为脑干和其他位置进行单变量分析;如果一个成年人有许多CCM,我们根据症状性CCM的位置分配一个主要位置,但在无症状的成人中,脑干CCM定位更为重要,因为它被认为是颅内出血或局灶性神经功能缺损的预测因子。
脑海绵状血管瘤病程相关研究
从1999年到2003年,苏格兰139名成年居民被新诊断出至少一种明确的CCM(脑MRI 133例,尸检5例,手术切除后1例)。在这139名成人中,24人有多发性ccm,20人伴有发育性静脉畸形,2人有无关的颅内动脉瘤,1人有无关的脑动静脉畸形。
139名成人在初次出现时被诊断为CCM的中位年龄为41岁(IQR为32-53岁),80名(58%)为女性。导致CCM诊断的症状有偶发性(66例,47%),癫痫发作(35例,25%),颅内出血(17例,12%)和局灶性神经功能缺损(21例,15%)。CCM的主要部位为脑叶(n=93,67%)、脑干(n=19,14%)、小脑(n=18,13%)和深部(n=9,6%),女性性别与CCM位置无相关性。
成人在偶然发现CCM时比出现症状时年龄大。最初表现为颅内出血或局灶性神经功能缺损的成人更容易出现脑干CCM,而且似乎更有可能是女性,尽管这在统计学上并不显著。
在最初偶然出现或伴有癫痫发作的96名成人中,一男一女首次颅内出血(5年风险2.4%,图2)。将随访期间第一次颅内出血的1名幸存者和最初出现第一次颅内出血的17名成人加在一起,4名成人(全部为女性)出现第二次颅内出血(5年风险29.5%,图2),高于首次颅内出血的风险。在23例第一次或第二次出血中,1例在30天内死于大叶CCM引起的第一次颅内出血(病死率4.3%)。
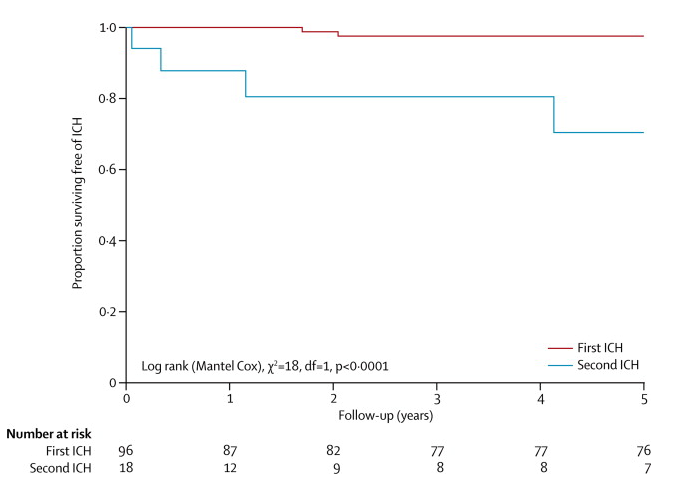
图2:Kaplan-Meier估计进展为第一次或第二次颅内出血明确归因于脑海绵畸形,ICH=颅内出血
对于颅内出血和局灶性神经功能缺损(不包括癫痫发作)的主要结果,其肯定或可能与慢性脑供血不足有关,96名成人中有8名最初偶然出现或伴有癫痫发作,并有首次事件(5年风险9 3%,图3)。然而,在47名成年人中,有17人在就诊时或随访期间出现了非致命性的首次颅内出血或局灶性神经功能缺损,这肯定或可能与慢性脑供血不足有关,他们中有17人出现了第二次事件(5年风险42 4%,图3 ),其大于第一次事件的风险。这些发现在排除可能归因于CCM的事件的敏感性分析中没有改变。17名成年人中有3名在随访期间再次发生了事件。随访期间,明确或可能与CCM相关的第二次颅内出血或局灶性神经功能缺损的年风险下降:第1年19.8%,第2年13.3%(0.0-26.4),第3年12.0%(0.0-25.6),第4年4.5%(0.0-13.5),第5年5.0%(0.0-14.8)。我们没有发现任何统计学意义上的功能结果差异:5年后,在首次(89%)或第二次(100%)颅内出血或局灶性神经功能缺损后,OHS(牛津残障评分)评分为0-2的成年人比例没有差异,这些出血或缺损肯定或可能与CCM有关。
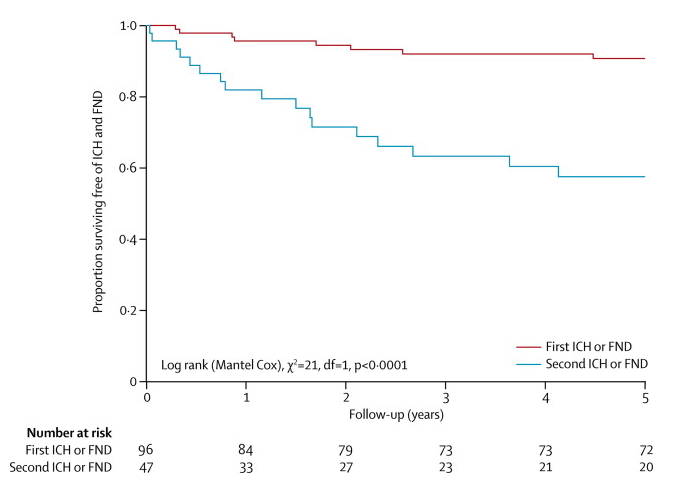
图3:Kaplan-Meier估计进展为第一或第二颅内出血或局灶性神经功能缺损肯定或可能归因于脑海绵状畸形,FND =局灶性神经功能缺损
脑海绵状血管瘤什么时候需要手术?
对于手术的适应症和时机,专家意见不一,德国巴特朗菲教授表示:如果出血与神经功能缺陷的恶化有关,则建议手术切除病灶和血肿。在特殊情况下,甚至对无症状患者也建议进行手术。一般来说,临床症状应是手术的主要指征,患者的选择也应纳入决策过程。手术的主要目标是消除再次出血的风险和避免并发症。因此,彻底切除病灶对于防止再次出血至关重要,在高达43%的手术病例中可能发生再次出血。
相关阅读:德国巴特朗菲教授20余年231例脑干海绵状血管瘤手术结果分析
脑海绵状血管瘤患者在术后或第一次出血后几天进行首次核磁共振成像,并在术后2-3个月进行随访。所有有手术或无手术的患者都应考虑每年进行一次磁共振成像,并应在有丰富神经外科经验的医疗中心进行。对于国内无法接收的脑干海绵状血管瘤患者可寻求国际治疗策略,寻求更佳预后。想要远程咨询国际教授的神经外科疾病患者可联系INC国际神经外科医生集团。