近几年来,随着放射和显微外科技术的进步,海绵状动脉瘤的治疗已由单纯的颈内动脉瘤结扎发展更加精细的手术,包括血管内(可分离的球囊或线圈栓塞)23,60或手术治疗(直接夹闭或母血管夹闭重建,动脉瘤缝合,或旁路移植后动脉瘤夹闭)。
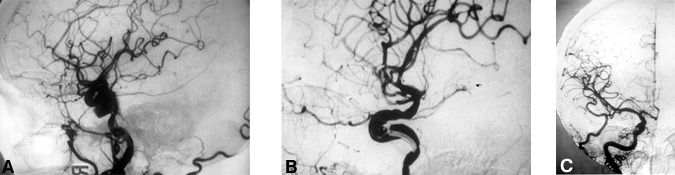
图:(A)术前侧血管造影显示右侧海绵体颈内动脉巨大动脉瘤(病例5),病人表现为进行性头痛、眼瘫和面部麻木。术后(B)侧和(C)前后血管造影显示夹闭动脉瘤成功。
历史上,这些病变都是通过脑血管造影确诊的;然而,这种成像方法在这一群体中的缺点值得讨论。在眼动脉起源于海绵体内的患者中,海绵体外ICA动脉瘤可能被错误地定位为起源于海绵体内。脑血管造影可能会低估带腔血栓的动脉瘤的大小。一些血栓形成的囊状动脉瘤可能被误诊为蛇形动脉瘤,而完全血栓形成的动脉瘤可能无法在血管造影中显示。计算机断层扫描(CT)和磁共振(MR)成像可用于确定部分或全部血栓动脉瘤的真实大小。磁共振成像可以更好地显示动脉瘤的硬膜延伸。CT扫描可以更好地显示急性破裂患者蛛网膜下腔和/或脑出血;此外,CT骨扫描算法显示大动脉瘤患者的骨侵蚀或骨重塑。
若将动脉瘤从循环中清除,同时保持母血管及其分支的正常血流,则治疗被认为是理想的。最好的办法就是把夹子直接穿过动脉瘤颈部。但是,手术治疗这些动脉瘤的直接暴露和夹闭是一个巨大的挑战,因为ICA与海绵状窦中的第三至第六脑神经密切相关,并且有海绵状窦出血的危险。重要的神经血管结构在海绵窦地区的解剖关系是复杂的,详细的解剖知识对安全的手术入路至关重要。
有些三角间隙被描述为安全进入海绵窦的手术通道。其中包括视神经与动眼神经之间的空间(前内三角)、锁骨上ICA与动眼神经孔之间的空间(内三角或Hakuba's三角)、动眼神经与滑车神经(旁三角)、滑车神经与三叉神经(外或帕金森三角)、三叉神经(前或穆兰三角)、三叉神经(前或穆兰三角)、三叉神经(侧三角)、三叉神经(侧三角)、三叉神经(侧三角)、三叉神经(前或穆兰三角)、三叉神经(前或穆兰三角)、三叉神经(后或Glascock三角论文)。
帕金森病在1965年报道了最初的手术入口后,海绵窦内病变的直接手术入口迅速改善。该技术需要低温停止循环,提供无血外科领域,容易剥离ICA和颅神经。但该技术具有与完全肝素化、深度低温、体外循环和心脏骤停有关的固有风险。
本研究表明,5名直接夹闭手术患者的整体效果优于其他手术结果。在某些情况下,初步检查似乎无法夹住的动脉瘤可以通过以下辅助手段夹住:深度低血压伴随低温循环停止、临时近端闭塞、动脉瘤减压或动脉瘤缝合。对于大多数患者来说,没有其他计划的手术辅助设备的深度低血压并不理想。如果术前神经和心血管功能受损,应避免深度低血压。虽然低温循环停止对某些患者有风险,但对某些特定患者的疑难动脉瘤的治疗可能是有用的辅助治疗。我们发现,在可控的情况下,ICA的临时闭塞有助于动脉瘤的剥离和夹紧应用。
有些动脉瘤可能不适合夹闭,原因如下:体积大、颈部不独立、ICA壁或动脉瘤本身有钙化或粥样斑块,或其他手术或技术限制。治疗这种无法夹住动脉瘤的替代手术方法包括近端血管闭塞、夹住或切除。牺牲母血管的技术与随后血流动力学损伤和缺血并发症的风险有关。因此,我们认为安全治疗无法夹住动脉瘤的近端血管结扎或闭塞需要血管重建来保持血流到相关区域,预防缺血并发症。很多报告显示,在动脉瘤闭塞和血管重建的患者中,整体效果良好。本系列16例患者中,有14例(87.5%)取得了良好的总结果。
在ICA手术闭塞的计划中,血液重建似乎是一个合理的选择。但是,在采用这种通用搭桥方法牺牲父母ica时,需要具备搭桥手术的专业知识。为确定哪些患者愿意或不愿意牺牲父母ICA(选择性血液重建),Sekhar和他们的同事使用临床球囊测试闭塞(BTO)和ICA闭塞稳定氙气/CT脑血流(CBF)研究来评估术前脑血管储备。根据早期数据,他们制定了术前计划,并根据低、中、高中风险对患者进行分组。根据这些作者,耐受BTO和半球CBF只有轻微对称下降(>30ml/100g/min)的患者风险较低,通常不需要血液重建。耐受BTO但半球CBF明显不对称下降(<30ml/100g/min)的患者风险中等,通常需要血管重建。但是在BTO手术中,这些患者也有高风险。
基于颅内动脉瘤患者血液重建的经验和BTO的不可靠性,我们认为血液重建对所有患者都是合理的(也就是说,在有经验的人中,与血管重建相关的发病率和死亡率相对较低。与血管重建相关的急性或迟发性中风的发生率可能低于抗BTO未血管重建患者的累积风险(即ICA牺牲风险=BTO+血管造影+长期缺血+新生动脉瘤形成风险)。在这个系列中,所有16名ICA闭塞患者都进行了预防性血液重建。
若认为STA-MCA旁路在ICA闭塞后血流不足,则采用隐静脉移植物在岩石-praclinoid上进行ICA(C5-C3)旁路。尽管技术要求很高,但这种类型的旁路手术比长隐静脉移植物短,完全颅内,不易受伤,更容易保持通畅。该系列中,当正常、健康的岩体ICA不能使用(2例)或吻合困难(3例),或者在治疗同侧动脉瘤时,采用C5-C3ICA旁路术。
不能夹闭动脉瘤的病人,尤其是那些不适合做闭塞/闭塞和搭桥手术的病人,可以接受其他形式的治疗,包括血管内治疗和包裹动脉瘤。近几年来,血管内治疗发展迅速,为治疗这些疾病提供了可行的选择。经精心挑选的小颈动脉瘤患者中,线圈栓塞动脉瘤效果最佳。宽颈巨型动脉瘤可采用血管内螺旋或分离球囊技术治疗,
了解巴教授实时动态,请关注INC国际神经外科医生集团官网(incsg.cn)